Напряженный пневмоторакс: проявления и способы лечения
Содержание
- Виды пневмоторакса
- Что влияет на появление напряженного пневмоторакса?
- Какие симптомы характеризуют напряженный пневмоторакс?
- Выявление и способы лечения
- Осуществление плевральной игольной декомпрессии
- Декомпрессионная игла
- Возможные осложнения
- Рекомендации по дальнейшему оказанию медицинской помощи
Напряженный пневмоторакс является опасным для жизни состоянием. Он развивается из-за постоянного поступления воздуха в плевральную полость, что приводит к сжатию легких и препятствует их правильному расширению.
Это также влияет на сердце, снижая сердечный выброс, а также на кровеносные сосуды и другие структуры в грудной клетке. Если не оказать своевременную помощь, патология быстро прогрессирует, что может вызвать сердечно-сосудистый коллапс и, в конце концов, остановку сердца.
Особенностью напряженного пневмоторакса является повреждение плевры, которая действует как односторонний клапан. Из-за этого воздух может попадать в плевральное пространство во время вдоха, но не может выйти во время выдоха. С каждым вдохом все больше воздуха накапливается в грудной клетке, что оставляет меньше места для расширения легких.
Виды пневмоторакса
Пневмоторакс - это состояние, при котором в плевральной полости скапливается воздух, попадающий туда вследствие повреждения легких или грудной клетки. Наличие воздуха в плевральной полости сжимает легкое и ухудшает газообмен.
Классификация пневмоторакса:
1. В зависимости от причины:
- Спонтанный: Возникает из-за разрыва эмфизематозных булл или субплеврально расположенных альвеол. Бывает первичным (у здоровых людей без предшествующих заболеваний легких) или вторичным (при таких заболеваниях, как ХОБЛ, муковисцидоз, гистиоцитоз из клеток Лангерганса, лимфангиолейомиоматоз).
- Посттравматический: Возникает вследствие травмы грудной клетки, как с нарушением целостности оболочек (ранение острым предметом, падение с высоты, сдавливание, ДТП), так и без него.
- Ятрогенный: Возникает из-за медицинских процедур, таких как торакоцентез, биопсия легкого (чрескожная или трансбронхиальная), катетеризация крупных вен (подключичной, реже внутренней яремной), механическая вентиляция легких, торакохирургические вмешательства.
2. В зависимости от механизма возникновения:
- Закрытый: В плевральную полость попадает определенное количество воздуха, который может самостоятельно рассосаться в течение нескольких дней (например, ятрогенный пневмоторакс после пункции плевральной полости).
- Открытый: Воздух свободно проникает в плевральную полость через отверстие в грудной клетке или бронхе и свободно выходит наружу через то же отверстие. Это может вызвать "маятниковые движения средостения", которые могут вызвать рефлекторную остановку сердца.
- Напряженный (клапанный): В отверстии, через которое воздух попадает в плевральную полость, образуется клапан. При вдохе воздух поступает в плевральную полость, но при выдохе не может выйти во время выдоха.
Внутриплевральное давление превышает атмосферное и постоянно растет, что приводит к сжатию легкого, смещению средостения, компрессии другого легкого, крупных венозных сосудов, снижению венозного оттока и сердечного выброса.
Это вызывает резкую гипотензию и гипоксемию, что может привести к внезапной остановке кровообращения. Напряженный пневмоторакс является состоянием, непосредственно угрожающим жизни и требующим неотложного вмешательства.
3. В зависимости от величины:
- Малый: Расстояние между стенкой грудной клетки и висцеральной плеврой (краем легкого) на уровне ворот легкого при рентгенографии грудной клетки в задне-передней проекции менее 2 см.
- Большой: Расстояние 2 см и более.
Что влияет на появление напряженного пневмоторакса?
Напряженный пневмоторакс возникает из-за специфических механизмов и причин, приводящих к образованию одностороннего клапана в плевральной полости. Этот клапан позволяет воздуху попадать внутрь во время вдоха, но не выпускает его во время выдоха, что вызывает постепенное увеличение внутриплеврального давления.
Основные причины, которые влияют на появление напряженного пневмоторакса, включают:
1. Травмы грудной клетки:
- Проникающие травмы: Ранения острыми предметами (ножевые или огнестрельные ранения) могут повредить плевру, образуя клапанный механизм.
- Тупые травмы: Сдавливание грудной клетки или удары могут вызвать переломы ребер, которые могут повредить плевру и легкие, создавая условия для развития напряженного пневмоторакса.
2. Медицинские процедуры:
- Механическая вентиляция легких: У пациентов, которые подключены к аппарату ИВЛ (искусственной вентиляции легких), высокое давление вентиляции может вызвать разрыв альвеол и попадание воздуха в плевральную полость.
- Торакоцентез: Введение иглы в плевральную полость для удаления жидкости или воздуха может случайно повредить легкое или плевру.
- Биопсия легких: Как чрескожная, так и трансбронхиальная биопсия может стать причиной повреждения плевры и развития пневмоторакса.
3. Легочные заболевания:
- Хронические обструктивные заболевания легких (ХОБЛ): У пациентов с ХОБЛ могут образовываться эмфизематозные буллы, которые могут разрываться и вызывать пневмоторакс.
- Муковисцидоз: Это заболевание часто сопровождается формированием кист и булл в легких, которые могут разрываться.
- Другие редкие заболевания: Гистиоцитоз из клеток Лангерганса, лимфангиолейомиоматоз и другие легочные патологии могут создавать предпосылки для возникновения напряженного пневмоторакса.
4. Спонтанные причины:
- Первичный спонтанный пневмоторакс: Возникает у здоровых людей без видимых причин или предшествующих заболеваний легких, часто из-за разрыва небольших под плевральных булл.
- Вторичный спонтанный пневмоторакс: связан с имеющимися заболеваниями легких, вызывающие образование булл или кист, которые могут разрываться.
- Интенсивные физические нагрузки или резкие изменения давления: Некоторые виды деятельности, такие как тяжелый физический труд, подводное плавание или полеты на большой высоте, могут способствовать развитию пневмоторакса из-за резких колебаний давления в легких.
Таким образом, на появление напряженного пневмоторакса влияют как внешние факторы, такие как травмы и медицинские вмешательства, так и внутренние патологические состояния легких. Своевременное выявление и лечение являются критически важными для предотвращения серьезных осложнений и сохранения жизни пациента.
Какие симптомы характеризуют напряженный пневмоторакс?
Пациент с пневмотораксом испытывает внезапный приступ одышки, который сопровождается колющей болью в груди. На пораженной стороне ограничивается подвижность грудной клетки.
Дыхательные шумы при аускультации (выслушивании грудной клетки с помощью стетоскопа) тише нормальных, а при перкуссии (выстукивании) слышен звук барабанного оттенка. При напряженном пневмотораксе отмечается нарастающая одышка и смещение средостения, которое можно обнаружить с помощью определения позиции трахеи над яремной вырезкой грудины.
Диагноз подтверждается рентгенографией грудной клетки, которая проводится при полном выдохе. Мелкие пневмотораксы иногда остаются не диагностированными, но это обычно не имеет клинического значения.
В критических ситуациях времени на обследование может не быть, и врач должен ставить диагноз на основе имеющихся симптомов. При напряженном пневмотораксе отсутствие своевременного лечения может привести к смерти.
Жизнь пациента может спасти плевральная пункция - введение трубки или иглы в плевральную полость для удаления избыточного воздуха. Напряженный пневмоторакс является неотложным состоянием, угрожающим жизни больного.
Давление в плевральной полости необходимо снизить путем введения межреберной канюли или большой полой иглы в плевральную полость.
Выявление и способы лечения
Выявление и лечение патологических состояний являются критически важными для сохранения здоровья и жизни пациентов. Современная медицина предлагает разнообразные методы диагностики и терапии, которые позволяют эффективно выявлять и лечить широкий спектр заболеваний.
Одним из важнейших аспектов лечения является своевременное и точное выявление проблемы, что позволяет выбрать наиболее адекватный и эффективный метод терапии.
Для диагностики заболеваний применяют различные методы, которые включают клиническое обследование, лабораторные анализы, инструментальные исследования и визуализационные технологии.
Клиническое обследование включает осмотр пациента, сбор анамнеза и физикальное обследование. Лабораторные анализы (крови, мочи, других биологических жидкостей) позволяют выявить отклонения на молекулярном и клеточном уровнях.
Инструментальные исследования включают электрокардиографию (ЭКГ), электроэнцефалографию (ЭЭГ) и другие методы, позволяющие оценить функциональное состояние органов и систем.
Визуализационные методы, такие как ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), предоставляют подробную информацию о структуре органов и тканей.
В зависимости от диагноза и тяжести заболевания, применяются различные методы лечения:
- Консервативное лечение включает медикаментозную терапию, физиотерапию, диетотерапию и другие методы, не требующие оперативного вмешательства.
- Медикаментозная терапия базируется на применении лекарств, которые могут быть направлены на снятие симптомов, уничтожение инфекций, уменьшение воспаления или коррекцию метаболических процессов.
- Инвазивные методы включают малоинвазивные процедуры, такие как катетеризация, эндоскопия и другие технологии, которые позволяют осуществить диагностику или лечение с минимальным повреждением тканей.
- Хирургическое лечение предполагает оперативное вмешательство для удаления патологических образований, реконструкции органов или устранения причин заболевания.
Одним из современных и эффективных методов лечения определенных патологических состояний является игольная декомпрессия. Этот метод применяется для снятия давления в тканях или полостях тела, что может быть необходимым при различных медицинских состояниях, таких как пневмоторакс, гематомы, или межпозвоночные грыжи.
Игольная декомпрессия позволяет быстро уменьшить боль и восстановить функцию органов, что делает ее важным инструментом в арсенале современной медицины.
Осуществление плевральной игольной декомпрессии
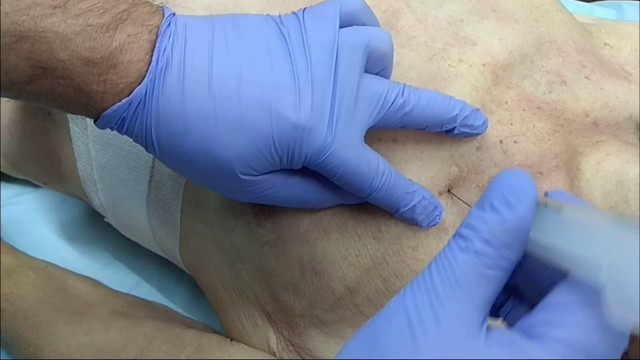
При напряженном пневмотораксе необходимо выполнить декомпрессию грудной клетки с помощью игольного катетера. Процедуру следует проводить во втором межреберном пространстве по среднеключичной линии.
Помните, что первое ребро расположено под ключицей. Для декомпрессии используют катетер с большим отверстием и длиной не менее 8 сантиметров.
Обработайте область спиртовыми салфетками и введите иглу, ориентируясь на третье ребро. Для этого нажмите на третье ребро и затем сместите иглу чуть выше, во второе межреберное пространство, сразу над третьим ребром, где оно переходит в плевральную полость.
Катетер вводят над третьим ребром, чтобы избежать повреждения вены, нерва или артерии. Введите иглу вместе с катетером, достигните плевральной полости, подождите 10 секунд и удалите иглу, оставив катетер в теле пациента.
После игольной декомпрессии немедленно проведите аускультацию легких и перкуссию, чтобы убедиться в положительной динамике лечебной процедуры. Убедитесь, что больному стало легче.
Если по какой-то причине не удается ввести катетер во второе межреберное пространство, следует вводить его в пятое. В зависимости от возраста и габаритов пациента, вероятнее всего, место введения будет расположено вдоль передней подмышечной линии.
Обе области одинаково подходят для декомпрессии, поэтому их не рассматривают как первостепенный и второстепенный вариант. Главное - ориентироваться на ребро и вводить катетер над ним.
Помните, что катетеры в передней подмышечной линии имеют тенденцию сгибаться из-за положения руки пациента на носилках. Поэтому постоянно следите за состоянием больного.
Если свист воздуха прекратится, поверните катетер на четверть оборота и снова оцените состояние больного. Это может разогнуть катетер, если он в какой-то момент сжался.
Если после поворота свиста все еще нет, проверьте, стало ли пациенту легче дышать. В случае, если дыхание все еще затруднено, следует выполнить еще одну декомпрессию. Место декомпрессии остается тем же, но отступите от предыдущего места на 1 см латеральнее.
Оставьте катетер, чтобы обеспечить выход воздуха и предотвратить повторный напряженный пневмоторакс. В любом случае, будьте готовы ко второй декомпрессии, поскольку катетеры могут легко пережиматься и засоряться.
Наладьте подачу дополнительного кислорода. Метод и скорость подачи кислорода зависят от многих факторов.
Декомпрессионная игла

Декомпрессионная игла является важным инструментом в медицинской практике для снятия давления в полостях тела в условиях критических состояний.
Этот инструмент используется для быстрого и эффективного снятия давления в плевральной полости (игольная декомпрессия), гематоме, или других полостях, где может накапливаться жидкость или воздух, что угрожает жизни пациента.
Декомпрессионная игла - это длинная и тонкая игла, которая имеет широкий внутренний канал для быстрого отвода давления. Она может иметь разную длину и диаметр в зависимости от применения и потребности медицинского вмешательства.
Главной задачей декомпрессионной иглы является создание пути для вывода воздуха или жидкости из полости тела, что помогает восстановить нормальное давление и функционирование органов.
Назначение декомпрессионной иглы заключается в быстром снятии давления в полостях тела для предотвращения или лечения критических состояний.
Основные случаи применения декомпрессионной иглы включают:
- Игольная декомпрессия плевральной полости: Используется для снятия напряженного пневмоторакса, когда воздух накапливается в полости между легкими и плевральной оболочкой, что может привести к ущемлению легких и нарушению дыхания.
- Декомпрессия гематом: Используется для выведения крови из подкожной или внутримышечной гематомы, что помогает избежать дальнейших осложнений и облегчить процесс заживления.
- Другие полости тела: Декомпрессионные иглы могут также использоваться для выведения жидкости или воздуха из других полостей тела, таких как перикардиальная или перитонеальная полости.
Методика применения декомпрессионной иглы предусматривает некоторые ключевые шаги:
- Подготовка области: Зону, где планируется введение иглы, обрабатывают антисептиком для предотвращения инфекции.
- Введение иглы: Иглу вводят в полость тела с помощью специально разработанной техники, ориентируясь на анатомические ориентиры.
- Выведение жидкости или воздуха: После введения иглы, через нее отводят жидкость или воздух, накопившийся в полости тела, уменьшая давление и облегчая состояние пациента.
- Мониторинг: После процедуры важно предоставлять пациенту медицинский мониторинг для выявления любых осложнений и восстановления стабильного состояния.
Декомпрессионная игла является важным инструментом в спасательной медицине и помогает спасти жизнь пациентов в критических ситуациях. Правильное применение этого инструмента требует знаний профессиональных медицинских работников и высокого уровня медицинской экспертизы.
Возможные осложнения
Несмотря на все меры безопасности и профессиональный подход, применение декомпрессионной иглы может сопровождаться определенными трудностями и возможными осложнениями. Понимание этих аспектов и умение их избегать являются критическими для обеспечения безопасности пациента и эффективности медицинского вмешательства.
Трудности при применении декомпрессионной иглы:
- Анатомические особенности: Введение иглы может быть затруднено в случае наличия аномальных анатомических особенностей или изменений в тканях.
- Толстая кожа или мышцы: В толстых слоях кожи или мышц введение иглы может быть затруднено или невозможно.
- Трудности с локализацией полости: Некоторые полости, такие как перикардиальная, могут быть труднодоступными, что затрудняет процесс введения иглы.
- Трудности с контролем катетера: Во время введения иглы может возникнуть сложность в контроле за движением катетера в полости.
Способы избежания трудностей и осложнений
- Детальное обследование: Перед процедурой необходимо тщательно оценить анатомические особенности и потенциальные трудности введения иглы.
- Использование дополнительных средств визуализации: Применение ультразвукового или рентгеновского навигационного контроля может облегчить точное введение иглы в полость.
- Сноровка и опыт медицинского персонала: Важно иметь квалифицированный и опытный медицинский персонал, который умеет эффективно справляться со сложностями и избегать осложнений.
- Постоянное обучение и совершенствование навыков: Медицинскому персоналу следует постоянно совершенствовать свои навыки, участвовать в тренингах и курсах, чтобы эффективно справляться с трудностями и избежать возможных осложнений.
- Планирование и коммуникация: Перед процедурой важно установить четкий план действий и обеспечить эффективную коммуникацию между членами медицинского персонала.
Избежание трудностей и осложнений при применении декомпрессионной иглы требует внимательности, опыта и сотрудничества всего медицинского коллектива. Знание возможных рисков и методов их избежания важны для обеспечения безопасности и успешного результата медицинского вмешательства.
Рекомендации по дальнейшему оказанию медицинской помощи

После возникновения пневмоторакса, особенно после хирургического вмешательства, необходимо время для полного выздоровления и адаптации. В течение определенного периода пациенты могут ощущать боль или дискомфорт в груди.
Врач может назначить успокаивающие препараты или посоветовать методы уменьшения боли. Постепенно, с восстановлением, неприятные симптомы исчезают. Чтобы контролировать и отслеживать состояние пациентов, врач назначает регулярные визиты.
Сам пневмоторакс может быть источником эмоционального стресса. Понимая это, пациенты могут испытывать тревогу, страх или депрессию. Важно обсудить свои эмоции с врачом.
Для предотвращения повторения, специалист предоставит конкретные советы, которые могут включать в себя соблюдение ограничений, регулярное обследование или изменения в образе жизни.
Получение достоверной информации о пневмотораксе и обсуждение любых вопросов или возмущений с врачом является важным. Это поможет лучше понять ваше состояние и принимать правильные решения для вашего здоровья.
Каждый случай пневмоторакса является уникальным, поэтому опыт каждого пациента может отличаться. Врач является лучшим источником информации и направления относительно ожиданий после пневмоторакса и дальнейших шагов.
Период восстановления может длиться разное время, в зависимости от различных факторов, таких как тип и серьезность пневмоторакса, используемые методы лечения и общее состояние здоровья пациента. Общие рекомендации могут включать:
- воздержание от чрезмерной физической активности на начальных этапах;
- избегание нагрузок, которые могут повысить давление в грудной полости;
- обеспечение достаточного увлажнения организма;
- отказ от вредных привычек, таких как курение;
- здоровое питание;
- поддержка положительного психоэмоционального состояния (при необходимости, обращение к психологической поддержке);
- регулярные медицинские обследования;
- полноценный отдых и нормальный сон;
- соблюдение медицинских рекомендаций.
Напряженный пневмоторакс является медицинской чрезвычайной ситуацией, которая требует немедленного вмешательства и комплексного подхода к лечению. Своевременная диагностика, быстрое и эффективное лечение, а также профилактические меры являются основными составляющими успешного управления этим состоянием.